细菌耐药的威胁
2021年世界卫生组织(WHO)在其官网上发文,称微生物耐药(AMR)已成为全球健康的主要威胁,需要多方合作以控制AMR及其带来的危害。AMR相关死亡中以下呼吸道和胸腔感染、血行感染和腹腔内感染最多见[1]。肖等的研究[2]显示,耐药组和对照组感染相比,前者的感染结局明显更差。因此必需给予AMR充分重视,尽最大努力减少其给人类健康以及社会经济带来的巨大不良影响。
中国细菌耐药监测
中国对细菌耐药这一全球性问题极为重视,一系列监测机构和组织,如卫生部全国细菌耐药性监测网(Mohnarin)、全国细菌耐药监测网(CARSS)、全国血流感染细菌耐药监测联盟(BRICS)、中国细菌耐药监测网(CHINET)、院内细菌流行分布及耐药监测( NPRS)等,在中国细菌耐药监测与监管中发挥着巨大作用,如BRICS的目标和任务就是建立临床与微生物之间的协作网络,提高血流感染诊治水平;监测血液和无菌体液病原微生物和其耐药性,为耐药控制政策制定提供临床数据;同时医院在血流感染临床诊断和治疗中的相互合作与交流,提升中国在该领域的地位。
中国细菌耐药流行趋势
2014年至2021年期间,BRICS调查的菌株分布数据如图1所示,总体而言,G+菌感染呈下降表现,近年趋于平稳,G-感染呈上升表现,近年亦趋于平稳。图2主要显示了2014年至2021年期间甲氧西林耐药金黄色葡萄球菌(MRSA)、碳青霉烯耐药鲍曼不动杆菌(CR-ABA)、碳青霉烯耐药铜绿假单胞菌(CR-PAE)、三代头孢菌素耐药大肠埃希菌(CTX/CRO-R-ECO)、三代头孢菌素耐药肺炎克雷伯菌(CTX/CRO-R-KPN)、万古霉素耐药屎肠球菌(VREM)、青霉素耐药肺炎链球菌(PRSP)、碳青霉烯类耐药大肠埃希菌(CR-ECO)和碳青霉烯类耐药肺炎克雷伯菌(CR-KPN)的流行趋势[3,4],虽整体呈下降趋势,但占比仍处于较高位。
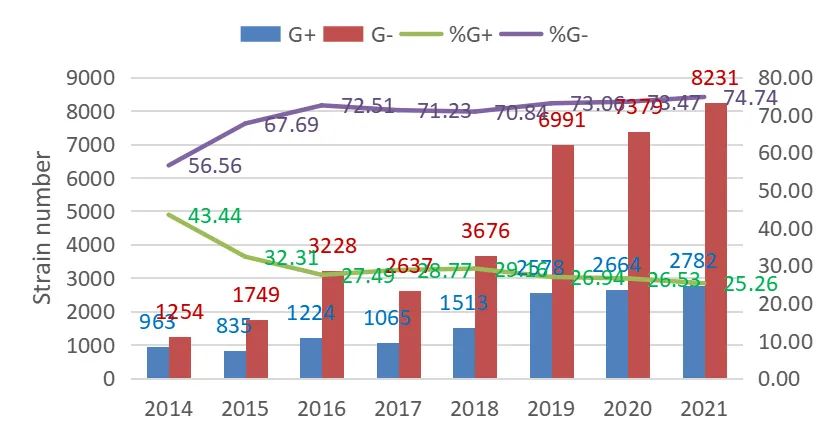
图1 G+和G-菌株分布
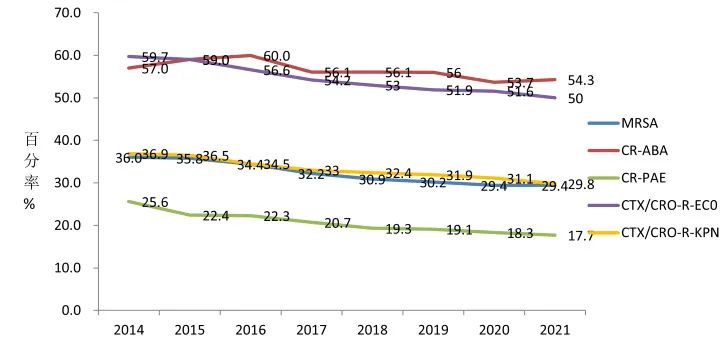
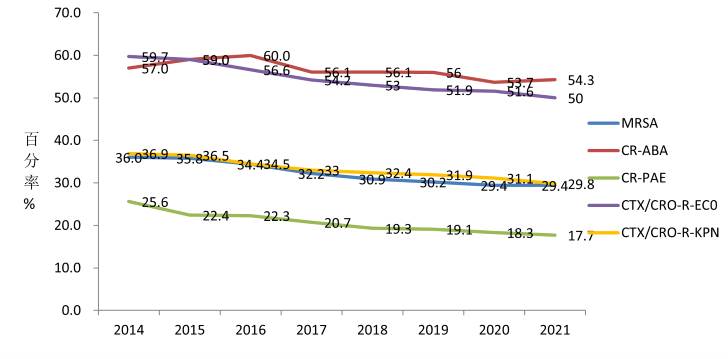
图2 2014年至2021年中国主要耐药菌流行趋势
1. 甲氧西林耐药金黄色葡萄球菌
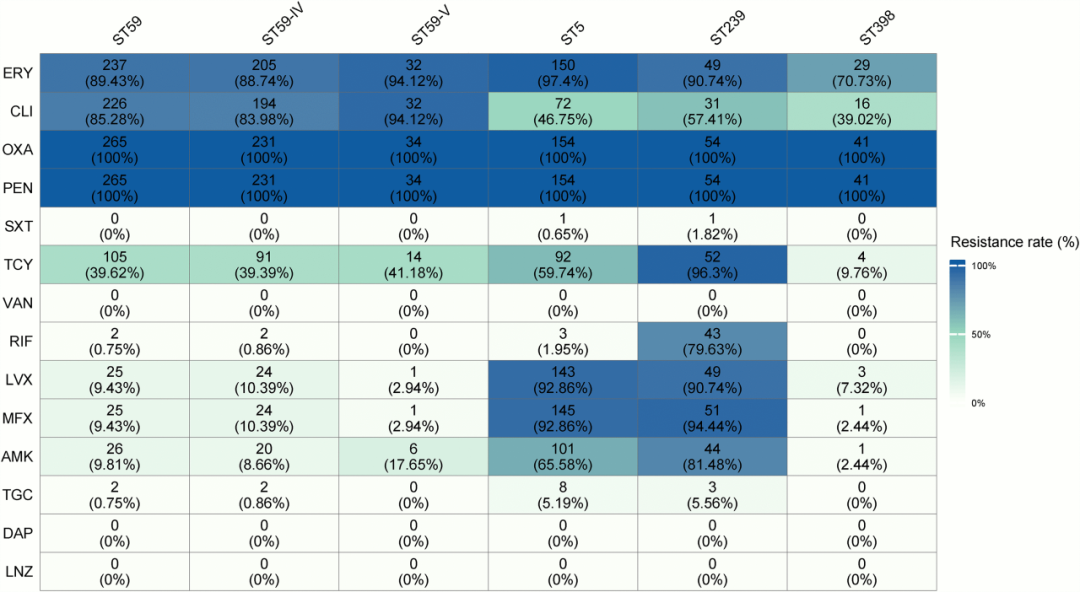
中国金黄色葡萄球菌耐药变化趋势如图3所示。MRSA的分离率呈现缓慢下降趋势,从2013年的35.7%逐步下降至2021年的29.4%,不同地区的MRSA分离率也有所差别。CA-MRSA(社区获得性MRSA)传统上仅限于医院以外的健康人群,是其与HA-MRSA(医院获得性MRSA)区分的基础,然而近年CA-MRSA和HA-MRSA之间的定义开始逐渐模糊,CA-MRSA逐渐在医疗环境中站稳脚跟,包括中国在内的多个国家,更易感的毒力更强CA-MRSA克隆逐渐取代了多重耐药HA-MRSA克隆。在中国,毒力更强的ST59已经取代了ST239成为MRSA的优势克隆[5]。表1显示了中国不同MRSA分子型别的药物敏感性[6]。
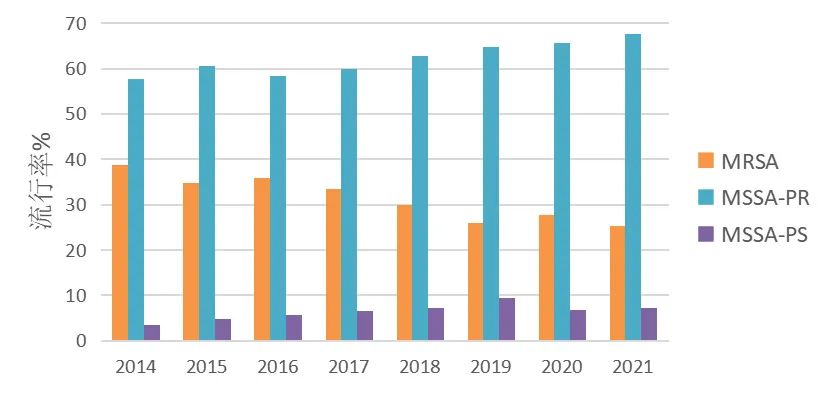
图3 中国金黄色葡萄球菌耐药变化趋势
表1 中国不同MRSA分子型别的药物敏感性
2. 肠球菌
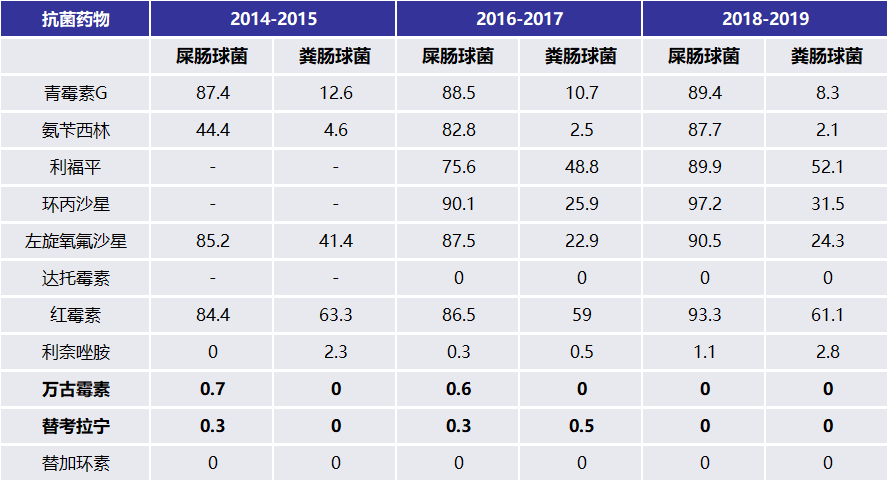
表2显示了肠球菌的耐药变迁,其中万古霉素、替考拉宁、替加环素一直保持着较好的疗效。
3. 肺炎链球菌
2001年至2013年期间,PRSP总体呈下降态势,但近期又有抬头趋势,青霉素低度耐药肺炎链球菌(PISP)总体为下降趋势,红霉素和克林霉素耐药性逐年攀升,左氧氟沙星仍保持较好的疗效。
4.大肠埃希菌和肺炎克雷伯菌
CARSS 2021年数据显示,CTX/CRO-R-ECO和CTX/CRO-R-KPN的发生率分别是50%和29.8%,CR-ECO和CR-KPN分别为1.6%和11.3%,不同地区间耐药率存在较大差异。BRICS报告显示,2014年至2021年期间,血流CR-KPN感染发生率在2017年和2018年超过20%,2021年降至15.8%,其对多种抗菌药物的耐药率如图4所示[7-9]。Xiao的回顾性研究[10]报告,碳青霉烯耐药和敏感的肺炎克雷伯菌30天累积死亡率分别为58.5%和15.4%。在CR-KPN和高毒力KPN基础上又分别进化出高毒力CR-KPN和CR-高毒力KPN,研究[11]显示高毒力CR-KPN在医疗环境下更具传播性。
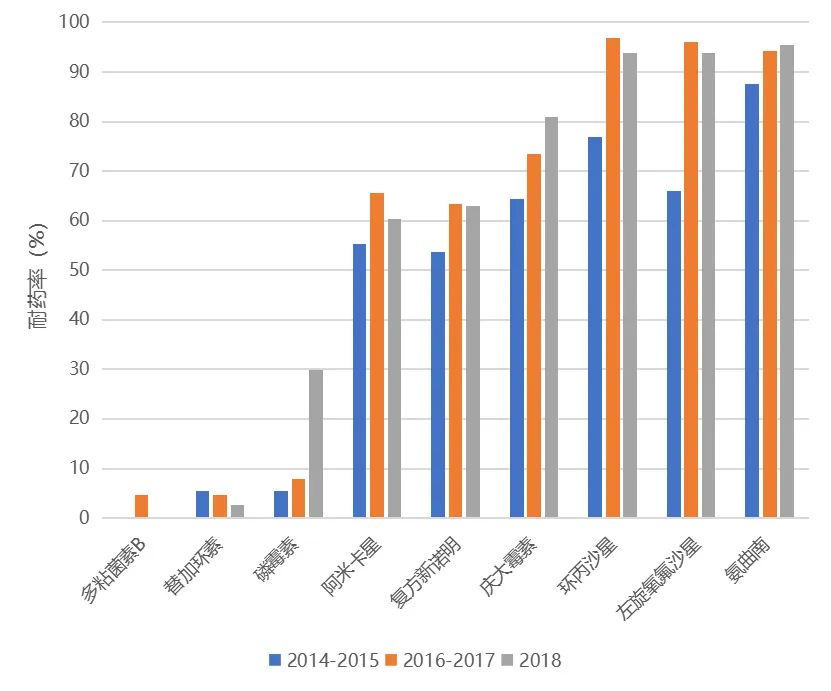
图4 CR-KPN对多种抗菌药物的耐药率
5. 鲍曼不动杆菌
CARSS 2021年数据显示,CR-ABA的发生率是54.3%,2014-2015、2016-2017和2018年亚胺培南耐药鲍曼不动杆菌的耐药率分别为57.4%、69.1%和67%[12]。中国血流鲍曼不动杆菌检测共鉴定到93种ST型(Oxford方案),其中24种(1207株,80.2%)属于CC92,表明CC92在中国血流鲍曼不动杆菌中占主导地位,ST195和ST208是主要ST型。2013年至2021年期间,ST195从43.8%下降到8.5%,ST191从11.9%下降到0.9%,ST208从6.7%上升到21.3%、ST540从2.7%上升到11.1%、ST369从1.1%上升到12.3%,未知ST型也逐年增加。
耐药控制行动
合理使用抗菌药物控制耐药已成为高度全球共识,《中国国家行动计划》明确指出,要研发1-2种新的自主研发的抗菌素和5-10种新的诊断工具和试剂;全国实行药房抗菌药物处方销售,一半省份实现兽用抗菌药物处方销售;优化监管,建立抗菌药物使用和耐药评估系统,建立AMR检测实验室和菌株银行;在医院内建立抗菌药物管理计划;逐渐不再将抗菌素作为兽用生长促进剂;对医务人员、兽医、畜牧从业人员、学生和公众进行AMR教育,建立每年的抗菌素宣传周。
来源:《感染医线》


