点击蓝字 关注我们


上期我们剖析了“组织梁”的落地机制,但再好的架构,若没有持续的“燃料”和“动力”,也难以运转。展会2天,听到最多的两个词是“医保”和“家医”。一个管“钱怎么来?”,一个管“活谁来干?”。两大引擎若点不着火,慢病管理的蓝图就只能停留在纸上。
医保支付是源头活水,家庭医生是一线尖兵。水不到,渠难成;兵不励,战难胜。管理者们的困惑,正是体系建设的深水区。今天,我们尝试给出一些可触摸的解题思路。

一
医保如何从“成本中心”变为“战略杠杆”?
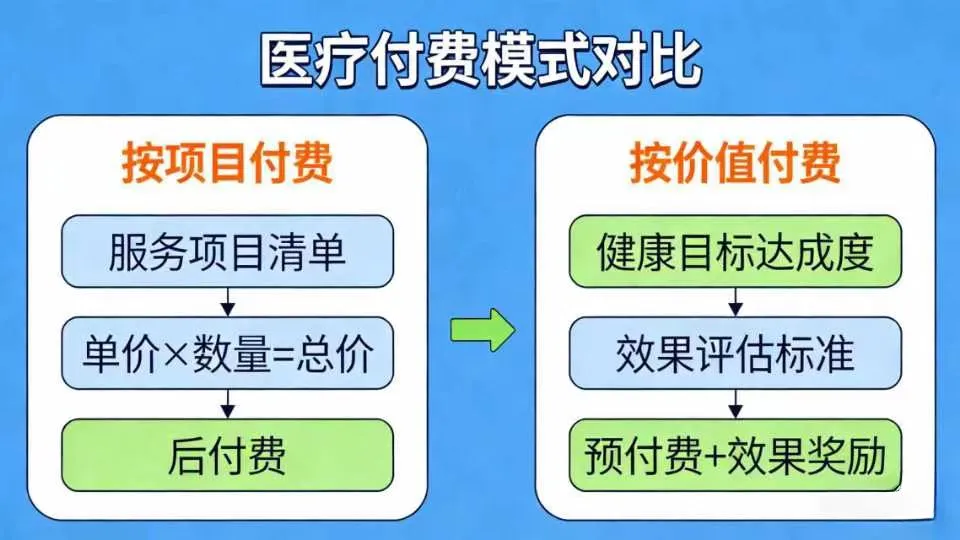
当前,医保基金在慢病管理中主要扮演“事后报销”角色。传统按项目付费模式,让医院和医生“做得越多,收入越多”,与“让居民少生病、晚生病”的慢病管理目标内在冲突。管理者普遍感到,没有医保政策的实质性撬动,慢病管理缺乏经济可持续性。
推动医保支付方式从“按项目付费”向 “按价值付费” 转型,核心是按人头打包付费与 “结余留用、超支分担” 的激励约束机制。
给管理者的几点建议:
主动设计,争取试点:目前没有万能方案,也不能等万能方案。可联合医保部门,选取1-2个重点病种(如糖尿病、高血压),设计本地的“按人头打包付费”试点方案。方案需精算打包标准,明确包含的服务包内容、质量考核指标及结余留用/风险分担细则。
从“项目付费”到“价值付费”:在DRG/DIP支付改革框架下,积极提议设立 “慢病管理绩效调节系数” 。对慢病规范管理率高、并发症发生率低的医疗机构,在其相关病组的支付标准上给予一定系数上浮,实现即时激励。
量化价值,用数据沟通:管理者需组织力量,用真实世界数据测算慢病管理带来的 “潜在医保基金节约额” 。用详实的数据报告,向医保部门证明为预防和管理付费是一笔“高回报投资”,而不仅仅是成本。
二
家医如何从“被动执行”到“主动经营”?
家医是慢病管理的“神经末梢”,但目前普遍动力不足。在现实工作中,家庭医生的工作负荷重、激励不足,“签而不约”、“重公卫轻诊疗”现象普遍。其根源在于以下几点:
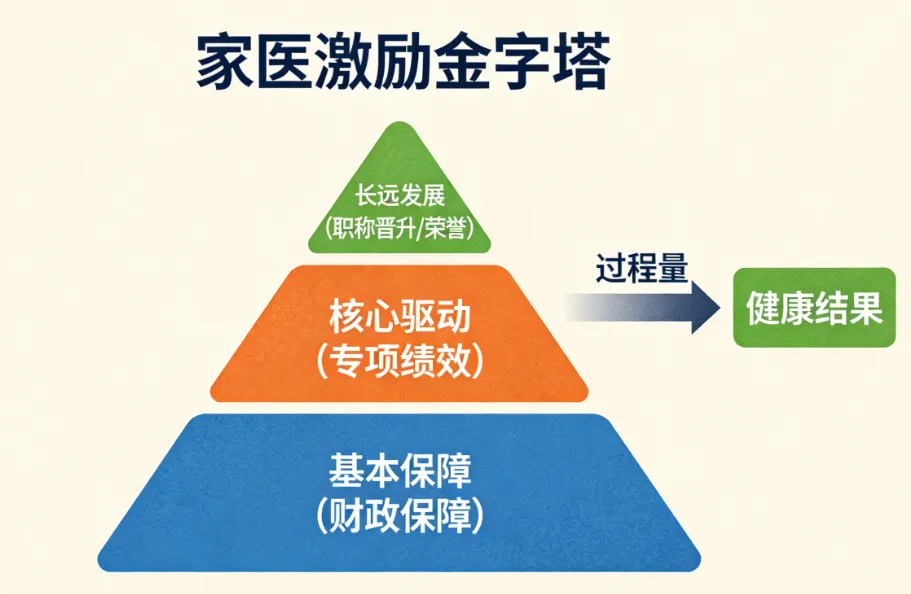
激励强度弱,价值扭曲:现有公卫补助和签约服务费标准偏低,且多与“建档数”“随访数”等过程指标挂钩,与健康结果脱节。家医忙于填表打卡,专业价值感低,难以从健康管理中获得有尊严的报酬。
职责无限,能力与权限有限:家医被赋予“健康守门人”的广泛职责,但常缺乏相应的处方权、检查建议权、以及上级资源精准支持,面对复杂患者时深感无力,挫败感强。
职业路径模糊:出色的慢病管理能力,在职称晋升、学术认可中占比甚微,导致家医缺乏长期投入的职业发展预期。
给管理者的具体建议:
做“增量改革”,重塑分配:在现有体系内,单独设立慢病管理“专项绩效奖励包” 。奖金来源可整合公卫结余、医保激励、甚至医院自筹。关键规则是:完全与健康结果(如血压/血糖控制达标率、患者随访质量评分)挂钩,并确保奖励额度足够有吸引力(例如,使优秀家医的相关年收入增加20%-30%)。
下放“关键权限”,赋能一线:推动出台政策,明确家医对病情稳定的慢病患者享有长处方的开具权,对常用检查有建议权。同时,为家医配备统一的智能化随访工具与决策支持系统,降低其工作负担,提升专业效能。
开辟“职业新赛道”:在院内或医共体内,设立“首席慢病管理家医”、“星级健康管理师”等荣誉称号与岗位,将其与进修、晋升直接挂钩。让善于沟通、精于管理的家医,拥有与传统临床专家并行的职业上升通道。
结语
医保与家医,一者关乎系统动力,一者关乎人的动力。两者的改革必须协同推进,形成“医保为价值买单 → 医院为结果付薪 → 家医为健康负责”的传导链条。
这要求管理者不仅要有医疗专业思维,更需具备政策设计能力与内部运营智慧。最艰难的往往不是技术方案,而是打破固有利益格局与路径依赖的决心。
请您共同思考:在您所在的区域,如果只能优先推动一项变革来破局,您认为医保支付方式的微观创新(如在DRG中融入健康结果调节),与家医激励机制的彻底重塑,哪一个更具可行性,能更快产生示范效应?为什么?
期待您在评论区分享您的判断与理由。真实的困境,是变革的起点。
如果您觉得这篇文章对于身边的家人或朋友有意义,请把它转发出去,让更多人看到!!
如果您是慢病管理人员,请持续关注本公众号,有什么问题可以留言或者私信,大家一起探讨!

关注我们,持续聚焦慢病管理行业痛点与破局路径!

